 今回は、私がPT1年目の時に起こしてしまった転倒事故についてお話しします。
今回は、私がPT1年目の時に起こしてしまった転倒事故についてお話しします。
転倒させてしまった当該患者さんには大変申し訳ありませんが…若手PTや実習生の方々にとって何らかの示唆になればと思います。
また、安全な介助(介護)方法を考慮する上で、一般の方々にも参考になれば幸いです。
《スポンサーリンク》
1.転倒事故の内容
まずは、起こった出来事の概要についてご説明します。
①対象者の情報
◆患者名:Mさん(70歳代 男性)
◆疾患名:脳梗塞・左片麻痺(かたまひ:左半身の運動障害)
◆動作能力:屋内T字杖歩行・近接監視レベル(近距離での見守りが必要)
 Mさんは外来通院中の患者さんで、脳梗塞発症から3年以上経過していました。
Mさんは外来通院中の患者さんで、脳梗塞発症から3年以上経過していました。
動作レベルとしては、平坦な路面ならT字杖で歩けるものの、やや不安定といった状況でした。
通院は車椅子で、奥様がいつも介助されていました。
②事故発生時の状況
私がMさんに対し、リハビリ室でT字杖歩行訓練を行っていた時のことです。

少し離れた場所でエルゴメーター(自転車こぎの機器)を使用していた別の担当患者Fさんが、
「この自転車の設定、ちょっと変えたいんだけど、どうしたらいいのかなぁ?」
と私に問いかけてきました。
私はMさんの歩行訓練を続けながらチラッとFさんに視線をやり、
「あぁ…その設定はですね…」
と言いかけたものの、手が塞がっていたため助手の職員に引き継ごうとしました。
が、わずかに視線を外したその瞬間、歩いていたMさんがフラ~っと右側へ倒れて行ったのです。

私はMさんの左側に立っていたため、右へ倒れていくMさんを支えるのが間に合わず、そのまま転倒させてしまいました。
Mさんは身長150㎝台と小柄であり、ゆっくり倒れていったこともあって治療を必要とするようなケガには至らず、経過観察(のちに痛みなどの症状が悪化しないか様子をみる)となりました。
2.考慮すべき背景要因
この転倒事故が起こった背景には、どのような要素があったのでしょうか?
それを客観的に分析し根本原因を追究することは、安全対策を実行する上で必須です。
①動作能力のアセスメント不十分(知識・経験不足)

実はMさんは私がメインで担当していた患者さんではなく、休暇を取っていた担当PTの代行で実施していました。
ただ、Mさんは定期的にリハビリ通院されていたため訓練内容を拝見したことは何度もあり、担当PTからの申し送りも受けていました。
にもかかわらず転倒させてしまったのは、私の専門職としてのアセスメント(評価)が不十分だったため見守りの位置取りを誤った、と指摘されても仕方ないでしょう。
②PT・患者さん双方の集中力低下(ヒューマンエラー←医療システム・環境要因)
当時のPTは、外来患者さんの診療を3~4人並行して実施するような事も珍しくありませんでした。
特に外来の時間帯、リハビリ室は「大繁盛のフィットネスクラブ」さながらの混雑だったのです。

ちょっとした介助・誘導や機器の設定変更などは、2名のリハビリ助手に手伝ってもらうこともできましたが、それでも充分とは言えません。
私はMさん1人に集中できる状況ではありませんでしたが、Mさん自身も、Fさんからの問いかけによって一瞬、集中力が途切れてしまった様子でした。
3.対応・対策
それでは、事故の背景要因を踏まえ安全対策を検討してみましょう。
①PTによる適切なアセスメントの必要性

当時、私はPTになって半年くらいだったと記憶していますが、それでも転倒は予期できたと思います。
その時の私は、恐らく
「左片麻痺だから、左側から見ていればよいだろう」
と安易に考えていたのでしょう。
実際、左脚に障害がある場合、左側から見守り(介助)をするのは決して間違いとは言えません。
まだ充分にアセスメントできていない患者さんに対応しなくてはならない場合、とりあえず「患側(かんそく:障害のある側)」に位置するのは、無難な選択としては有りでしょう。
ただ、Mさんの場合は杖をついている右側すなわち健側(けんそく:障害が無い or 軽い側)の方へ体を大きく傾けたり、あるいは後方へ反り返るといった不規則な歩行パターンを呈していました。
これは動作をもっとしっかり観察・評価していれば、すぐに気づいたことです。
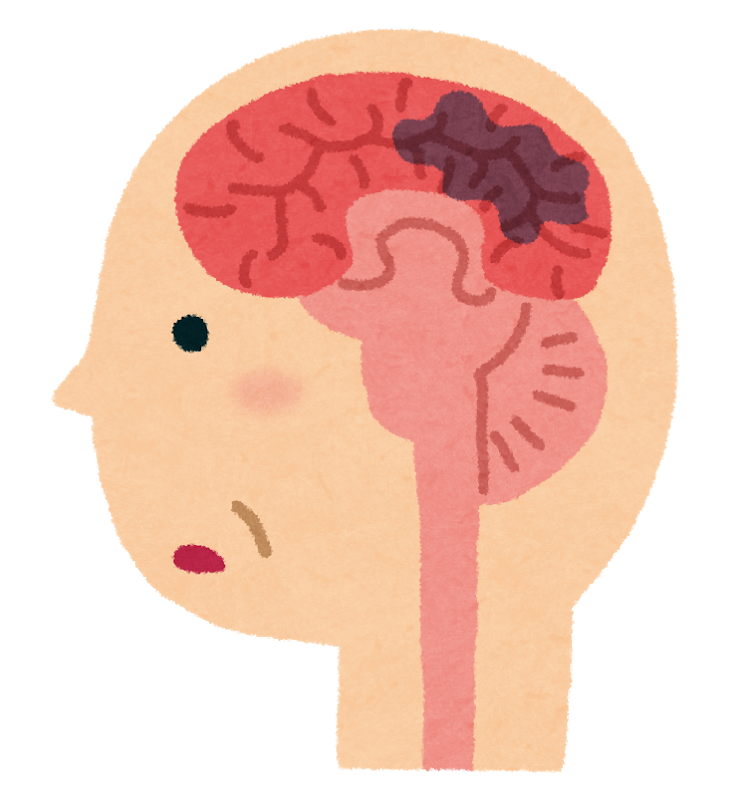
また、左片麻痺(すなわち右大脳半球の病変)の場合、空間認知・身体認知の機能が低下していることも多々あります。
これについては病変部位や範囲にもよるので一概には言えないのですが、空間に対する自身の体の傾きを認識しコントロールする能力については、一般的に左片麻痺の患者さんの方が低下していることが多いように思えます。
「左片麻痺だから空間認知機能が低下している」と決めつけるのもダメですが、「かも知れない」と疑問をもつことは大切です。
経験6ヶ月のPTでも、それくらいの知識は有しているものです。
その知識を最大限に活かし、Mさんの場合どちらへ倒れる確率が高いかをアセスメントするのが「日常生活動作の専門家」たるPTの務めでしょう。
②安全第一の介入方法…センサーをつなげておくこと
前述したように「患側の横~やや後方」辺りから見守るのは無難な選択ですし、一般人への介護方法に関するアドバイスとしては、セオリー通りなのでしょう。
ですが、Mさんの場合は結果から見ても、それが適切とは言い難いです。
では、健側の右側についていれば良かったのか?

今回は右へ倒れたので、右側に位置していれば恐らく転倒を防げたのでしょうが、専門職としては「たまたまそこに居たから助かった。だから今後も右側で」と結果論だけで評価を下すのは根拠が薄いと言えます。
今となっては叶わないことですが、立位での「リーチ動作(色んな方向へ手を伸ばさせ、姿勢の変化を観察する)」などのバランス評価を事前に行っていれば、一定の転倒傾向が導き出せていたかも知れません。
ともかく、Mさんは少なくとも軽度の空間・身体認知の低下はあったと考えられるので、あらゆる方向へバランスを崩す可能性があったとみてよいでしょう。
結論としては、左もしくは右後方、あるいは真後ろからでも良いのですが、
「腰あるいは上腕の辺りを軽く持っておく」
これが安全管理上、ベターであったと思われます。
「じゃあ、なぜ最初からそうしなかったのか?」といったご指摘もあるかも知れませんね…。

PTは通常、リハビリを実施するに当たって患者さんの最大限の能力を発揮して頂こうと考えます。
その観点から、見守りレベルで歩けるにもかかわらず身体の一部に触れてしまうことは、ある意味「介助」に相当するため、できれば避けたいものなのです。
しかし、そうは言っても安全性には換えられません。
ギュッと握ったり、引っ張り上げるような持ち方は「過介助」に当たるのでリハビリの観点からは望ましくありませんが、この場合は
患者さんのバランスの崩れを感知するためのセンサー
として、軽く触れておくというものです。
これは意外と有効で、多少他のことに注意が逸れても、触れてさえいればバランスの変化にすぐ気づくことができます。

直立している重量物はある程度まで傾いてしまうと、他者の力で元の姿勢まで引き戻すのはそうとう難しく、大抵の場合はそのまま倒れてしまいます。
ですから、バランスが崩れ出す瞬間にいち早く気づいて支え、未然に転倒を防ぐことが最も重要ではないかと思います。
③制度改定による診療環境の適正化

私がPTになった当初は、診療報酬上、1日で最大36名のリハビリを実施できる仕組みになっていました(PTになってまだ半年の私も、すでに20名以上の人数を担当していたものです)。
そうすると、病院経営者も所属長も、「質より量」とばかりに儲けを出すことを求めてきます。
今思い起こすと、「何と無茶なことをしていたのか」とあきれてしまいますが…。
私がPTになった1998(平成10)年の時点では、複数の患者さんを同時に診療することが実質的に認められていたのです。
2002(平成14)年4月の診療報酬改定以降、1日当たりのリハビリ実施人数には徐々に制約が掛かるようになり、今では基本的にマンツーマンの個別リハビリでなければ算定できない仕組みになりました。
結果として、大流行のスポーツジムのような異常な光景はずいぶん陰を潜めました。
一方、リハビリで得られる診療報酬はこの20年弱の間に激減し、それに伴いPTの給与も減少しましたが…それでも患者さんを危険な目に遭わせるより、よっぽど健全であると言えます。
④個々の集中力低下は、チームの注意力向上でカバー
ほぼマンツーマンで診療を行なえるようになった現在でも、時として1人の患者さんに集中できない場面は発生するものです。

今回のケースのように「不意にFさんが話しかけてくる」といった状況は、最も注意力・集中力を乱す要因になるのですが、最初から一定の注意をそちらへ向けていれば、それほど慌てることはありません。
逆説的な考え方ですが、ずっと1点にのみ集中するのではなく、ある程度注意を分散させておくことも必要なのです。
これは自動車を運転する人なら理解できることと思います。
経験の浅いPTには、自身の対象者に注意を払うだけでもなかなか難しい事なのですが、慣れてきたら他のPTが担当している患者さんにも注意を振り分けたいものです。
個々の集中力低下によるヒューマンエラーは、チーム全体の注意力を結集してカバーするという考え方です。
もちろんそれで各々が注意散漫になっても困るのですが、意識して練習すれば「適度な集中と、注意の分散」が上手くなっていくものですし、その結果転倒事故を未然に防げた例も多いです。

またリスクは転倒のみならず、嘔吐・意識消失など、リハビリ実施中に患者さんの容態が急変することもあります。
そういう時に「自分の担当患者さん以外は興味ないよ」といった態度の職員ばかり揃っていては困るのですが、とかくPTは自己中心的になりがちな職種です。
そこはリハビリ部門を統括するリーダーの力量が試されるところでもありますが、資格を持たないリハビリ助手なども含め、リスク管理についての職員教育は必須でしょう。
《スポンサーリンク》
4.さいごに
今回は、リハビリ実施中の転倒事故について述べました。
 これが病棟・病室、あるいは介護現場での事故ということになると、関わるスタッフはもちろんの事、背景要因もまた異なりますし、当然のことながら対策も変わってくるでしょう。
これが病棟・病室、あるいは介護現場での事故ということになると、関わるスタッフはもちろんの事、背景要因もまた異なりますし、当然のことながら対策も変わってくるでしょう。
一度に多くの対象者を管理しなくてはならない看護職・介護職の方々にとっては、今回あまり参考にならない内容も含まれていたことと思います。申し訳ございません。
他職種と共通する点としては、
◆一定のアセスメント能力が求められること。
◆限られた人員の中で、チームワークが求められること。
◆物的環境面にも配慮すること。
といったところでしょうか。
今回は転倒事故と物的環境(設備・福祉用具など)の関連性について詳しく言及できませんでしたが、今後また違ったケースで取り上げていけたらと考えています。
最後までご覧下さいましてありがとうございましたm(_ _)m
《スポンサーリンク》