 松葉杖に関する記事を、ここから3回に分けて投稿します。
松葉杖に関する記事を、ここから3回に分けて投稿します。
少し長くなりますが、医療従事者・患者さん双方にとって難易度・重要度の高い項目ですので、じっくりお付き合い頂けると有難いです。
松葉杖は捻挫や骨折など、脚への体重負荷を制限(または禁止)したい場合によく用いられます。
杖の長さ調節や扱い方の説明は外来診療で行われる事も多く、PTをはじめとした医療従事者には迅速性と正確性が同時に求められます。
そこで、具体的な使用方法の解説に入る前に、指導・練習の準備段階における留意点について先に述べておきたいと思います。
今回は医療従事者の基本の「き」、情報収集についてのおはなしです。
※主にPT等の医療従事者向けの内容になりますが、一般の方々にも参考になれば幸いです。
《スポンサーリンク》
1.情報収集(カルテ・指示箋等のチェック)

松葉杖指導は、外来でギブス固定などの処置をした後、PT部門へオーダーされる事が多いですが、診療時間外で受診される患者さんには看護師等が行うケースもありますね。
指導に割く時間は医療機関によって様々でしょうが、私の経験ではだいたい1~2単位(20~40分)といったところでしょうか。
いずれにせよ、「松葉杖歩行で安全に帰宅し、在宅生活を送って頂く」ための指導・練習を30分前後の短時間で完了しなくてはならないのが実情です。

充分な練習時間を確保でき、上手く扱えなければとりあえず車椅子で過ごして頂ける入院患者さんへの対応とは違い、外来診療ではとにかく時間に追われているため手順を飛ばしてしまいがちです。
しかし、指導を安全かつスムーズに行うためにも診療情報の事前確認は必須です。
何事も、「急がば回れ」です!
松葉杖指導のオーダーが発行され、患者さんがPT部門に訪れるまでに確認しておきたい項目を以下に述べます。
1)年齢・性別・体重・身長
<年齢>
動作学習の難易度が推測できます。
大雑把に言って、30分程度の指導で無理なく習得できるのは50~60代までのように思えます。
<性別>
女性は総じて腕力が弱いため、男性よりもいくぶん不利と言えます。
70代女性で「両松葉杖・完全免荷(患側の脚を完全に浮かせる)」のオーダーが出た場合、かなり難渋することが想定されます。
<体重> 肥満傾向であれば難易度はさらに高くなります。身長との比率にもよりますが、80kgを超えると要注意です。
肥満傾向であれば難易度はさらに高くなります。身長との比率にもよりますが、80kgを超えると要注意です。
腓骨(外くるぶし)を骨折した150㎏の元幕下力士の方で、完全免荷というケースを担当した事がありますが、ムリでした…。松葉杖がたわんで折れそうでした(^_^;)
主治医と相談の上、腓骨なら大丈夫だろうという事で、部分荷重(患側にも軽く体重を掛ける)で再指導しましたが、やはり不可能だったため結局入院、しばらく車椅子対応となりました。
<身長> 身長から、松葉杖のサイズが予測できます。
身長から、松葉杖のサイズが予測できます。
◆子供:SSサイズ
◆155㎝未満:Sサイズ
◆155~175㎝:Mサイズ
◆175㎝以上:Lサイズ
おおよそ、このように考えて良いでしょう(メーカーによって差異あり)。
患者さんがPT部門に訪れる前に準備できれば、時間の節約になりますね。
※長さ調節の詳細は次回の記事で述べます。
2)指示箋・画像所見・診療記録
<指示箋>
医師からの指示箋には、診断名はもちろんの事、指導すべき歩行様式が記載されていることと思います。

例えば…
◆脛骨骨折:完全免荷(患側は荷重不可)。
◆中足骨・足指骨折:踵のみ荷重可(足裏の前半部位に体重が掛からなければ良い)。
◆足関節捻挫:疼痛自制内(痛みが我慢できる範囲で体重を掛けても良い)。
この他にも1/3荷重(体重の1/3まで掛けても可)、2/3荷重(片松葉杖)などの方法があります。
オーダー通りに指導して上手くいかない場合、主治医に相談の上、歩行様式を変更するのも選択肢のひとつです(受傷部位によって可否はありますが…)。
捻挫で「完全免荷」のオーダーが出たものの、上手くいかなかったため「つま先荷重可」に変更したところ何とか歩行可能になった、という例もよくあります。
<画像所見>
医師の診断名を鵜呑みにして、レントゲン写真に目を通さないPTがいますが…
絶対ダメです!!
理由は主にふたつ。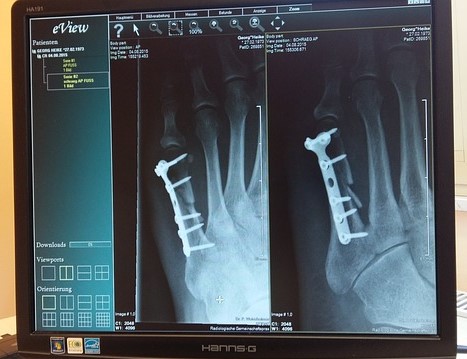 ①指導上のリスク管理
①指導上のリスク管理
骨折であれば、どこがどのように折れているかを確認することはリスク管理上重要ですし、指導の仕方にも影響します。
②見落としの可能性
あってはならない事ですが、医師の読影ミス(見落とし)はゼロではありません。
カルテや指示箋に『右腓骨遠位端骨折』などと記載されていると、
「あぁ、ここね。ホントだ、腓骨の骨折だ~」
と、その部分だけ確認して終わり…そんなPTも最近では多いです。
画像所見は先入観にとらわれず、
◆1枚を隅から隅までチェックする。
◆健側の写真があれば、左右で比較する。
◆別角度からの写真があれば、併せてチェックする。
これらの原則を守りましょう。
<診療記録(カルテ)> 電子カルテは便利なツールですが、自部門に発行された指示箋と直接関係のない項目は読み飛ばしがちです。
電子カルテは便利なツールですが、自部門に発行された指示箋と直接関係のない項目は読み飛ばしがちです。
骨折や捻挫の診療科は整形外科ですが、内科疾患が松葉杖指導に影響を及ぼすケースもあります。
例えば、糖尿病の患者さんに対して松葉杖指導中、低血糖を起こしたという事例がありました。
これは外来看護師との連携不足も原因のひとつだったのですが、内科の受診歴や服薬状況などの情報収集が大切であることを思い知らされたケースでした。
2.問診
さあ、患者さんが車椅子でリハビリ室に護送されました。PTとして必要な問診を行いましょう。
1)氏名・生年月日

「患者取り違え」の医療事故はPT部門ではほとんどあり得ないのですが、万が一という事もあります。
カルテで事前確認の上、患者さんにもフルネームで名乗って頂くようにしましょう。
悪い例:「あの~、広田すなおさんでよろしかったでしょうか?」
良い例:「恐れ入ります。念のためお名前を伺ってもよろしいですか?」
また、生年月日も併せて尋ねる事で「同姓同名患者の取り違え」を防止できます。
2)現病歴(ケガをした時の状況)
すでに医師・看護師が聴取し、カルテには記載されていることでしょう。

患者さんにとっては、別の職員から同じ事を繰り返し聞かれるのは面倒であり、時に不快でもあります。
かと言って、PTが全く話を聞かないのもどうかと思います。なぜなら、指導のヒントが隠されている事もあるからです(同じようなケガのリスクを排除する意味で)。
私自身は、特にカルテの現病歴記載が不十分な場合、受傷時の状況は手短にでも直接確認させて頂くことにしていました。
3)症状の確認(痛み・感覚障害・運動麻痺・倦怠感など)
<痛み>
最も注意すべき身体症状です。
5W1Hの原則に沿って、端的に聴取しましょう。
ここで大切なのは、痛みを聴取する理由です。
指導上のリスク管理であることは言うまでもありませんが、もうひとつ重要な事があります。

松葉杖指導のオーダーが出る患者さんの多くは、ケガをして間もない人です。
突発的な事故やスポーツ外傷等により、やむなく病院へ搬送されるといった状況を、患者さんの身になって考えて下さい。
きっと、身体だけでなく心も折れそうになっていることでしょう。
なので、問診は「医療従事者として必要な項目を機械的に聞き出す」といった態度で臨むのではなく、常に共感を持って対応することが大切です。
「ここが痛い」という訴えに傾聴し、丁寧にうなずくとともに、松葉杖で安全かつ安心して帰宅でき、自宅での生活が成り立つよう医療従事者としてサポートする、という姿勢を明確にしましょう。
<感覚障害・運動麻痺>
典型的な例が、『ギプス障害』です。
外来でギプス固定し、リハビリ室へ護送される頃には脚の末梢部に血液がうっ滞し、血管や末梢神経が圧迫されます。

ギプス固定直後は少々の圧迫感・違和感はやむを得ませんが、
◆足指が紫色になる。
◆足指の触覚が分からなくなる。
◆正座した後のような強いシビレ感がある。
◆足指が動かせなくなる。
こうなると、明らかに異常です。
脚のギプスは指先が少し露出しているので、指導の際にしっかり確認する事はもちろんですが、帰宅後にもそのような症状が出たら、すぐに再受診するよう重ねて説明しておきましょう。
患者さん・医療従事者ともに、ギプス固定中の足指チェックは必須です!
<倦怠感など> 先述のように、患者さんはケガをして搬送され間もないことから、心身ともに疲労困憊というケースも少なくありません。
先述のように、患者さんはケガをして搬送され間もないことから、心身ともに疲労困憊というケースも少なくありません。
指導中に脳貧血や気分不良を起こした例を、私は数多く見てきました。
全症例に対し指導直前に血圧測定をしなければならないというわけではありませんが、顔色・呼吸・脈拍などバイタルチェックは必要に応じて随時行いましょう。
4)松葉杖の使用歴

「俺、前にも松葉杖ついてた事あるから大丈夫だよ」と自信満々でおっしゃる患者さん(若い男性に多い)も時々いらっしゃいますね。
その事自体は重要な情報なのですが、以前の使用時に適切に扱えていたかどうかは定かではありませんし、歩行様式も今回とは異なる可能性があります。
使用歴があっても手を抜くことなく、「復習と思って、最後までお付き合い下さいね」と申し上げ、ひと通りの指導・練習は行うようにしましょう。
5)住環境、通勤・通学の状況

◆家屋や通勤・通学時の階段、手すりの有無。
◆通勤・通学手段(徒歩 or 電車など)。
◆同居者、通勤・通学時の同行者の有無。
◆職場環境・仕事の内容。
◆生活様式(和式・洋式)。
これらは全て指導内容に影響します。
個人情報やプライバシーに関わる内容も一部含まれますが、理由を説明した上で必ず聴取しましょう。
《スポンサーリンク》
3.さいごに

情報収集だけでも結構ヘヴィーだなぁ…と気後れした若手PTの方々も多いでしょうね。
記事をコンパクトにまとめられない私のせいだと思います。
申し訳ございません <(_ _)>
ただ、経験を重ねるに従い、これら一連の流れは手早く確実に行なえるようになるはずです。
不安なら、情報収集項目を事前にメモしておきましょう。
原理原則に従い、医療従事者の思考パターン(PTであれば「理学療法プロセス」)に基づいて業務を遂行することが大切です!
次回は、松葉杖の長さ調節、および指導手順の概略についてご説明します。
最後までご覧下さいましてありがとうございました m(_ _)m
《スポンサーリンク》